医保DRG付费管理系统
以数据为驱动,构建精细化DRG支付管理新引擎,助力医保高质量发展,提升基金运行效能与医患获得感。
概述
为了推动DRG付费改革向纵深发展,本系统以国家及行业颁布的业务与技术规范为基础,以全国统一最新的DRG分组方案为基准,对DRG付费管理系统进行全面升级。通过构建融合临床诊疗逻辑的复合型支付体系,力求实现服务价值量化与医保控费目标的动态平衡。系统将聚焦以下四大核心能力:
提升医疗服务透明度
DRG支付方式的核心在于对住院病例进行合理分组,即依据临床特征和医疗资源消耗的相似性,将大量住院病例归类到不同的疾病组合中。这一分类方式不仅为住院患者提供了标准化的费用评估框架,也为住院服务的成本核算、绩效评价和质量分析奠定了科学基础,从而显著提升了医疗服务提供者在资源配置与绩效表现方面的透明度。
改善医疗服务绩效
基于DRG的支付机制,通过借鉴经济学原理,结合医疗服务市场的特殊性,形成对服务供给的规制手段。该机制推动提供者遵循边际成本原则,合理配置医疗资源,优化住院服务供给。在保障医疗服务公平合理补偿的同时,有效遏制不必要的医疗行为与诱导需求,促进医疗资源的有效利用与费用控制。
推进医院管理科学化
传统按服务项目或总额预付的支付方式,使医院难以获取患者病例特征、服务成本等关键信息,限制了精细化管理的实施。DRG支付体系的引入,使医院管理者能够实时监测医疗服务流程与行为,推动建立系统的成本核算与绩效评价体系,转变传统管理模式,强化成本控制与质量保障,推动医院管理向科学化、精细化发展。
提升参保患者就医体验与获得感
通过推行DRG付费,逐步实现全市范围内“同城、同病、同治、同价”的目标,在保障医疗服务可及性的同时,提升服务的公平性与均等化水平。该支付方式引导医生优化诊疗与处方行为,采用最适合的治疗路径,在更短时间内实现精准治疗,减少患者经济负担,提升治疗效果。此外,基于规范化临床路径的管理模式,有助于保障医疗质量安全,减少过度医疗与不合理支出,切实提高参保患者的就医满意度与获得感。
场景化解决方案
自主研发分组器管理工具
自主研发完全遵循国家DRG 2.0版技术标准的分组器产品及白盒分组器工具,支持分组方案的灵活配置与快速动态调整,能够根据用户实际需求对细分组方案进行本地化适配,提升分组管理的精细化水平和响应效率。
强化机制创新,推进协同改革
通过建立特病单议审核机制,增强支付改革对特殊病例的政策包容性与补充作用;构建覆盖多种支付方式的年终清算机制,实现全流程线上清算管理;建立主客观相结合的线上绩效考核机制,减少人为干预,提升考核过程的规范性与公正性,推动支付机制整体协同发力。
构建多维画像分析体系
为提升医保部门对支付改革成效及管理短板的精准识别能力,面向定点医疗机构、参保人群、临床医师及科室等关键主体,构建多维度画像分析体系,支撑数据驱动的精细化管理与科学决策。
实现DRG省内异地就医直接结算
贯彻落实《国家医疗保障局办公室关于印发按病组和病种分值付费2.0版分组方案并深入推进相关工作的通知》要求,推动实现省内异地就医按DRG支付方式的直接结算,提升医保基金统筹层次与结算服务便捷性。
方案价值
对医保行业
统一技术标准,促进行业规范与精细化管理;
对社会
提升医保基金效能,保障医疗公平与可及性;
对医疗机构
推动精细化管理,实现控费增效与质量提升;
对参保人
降低就医负担,优化诊疗体验,增强获得感。
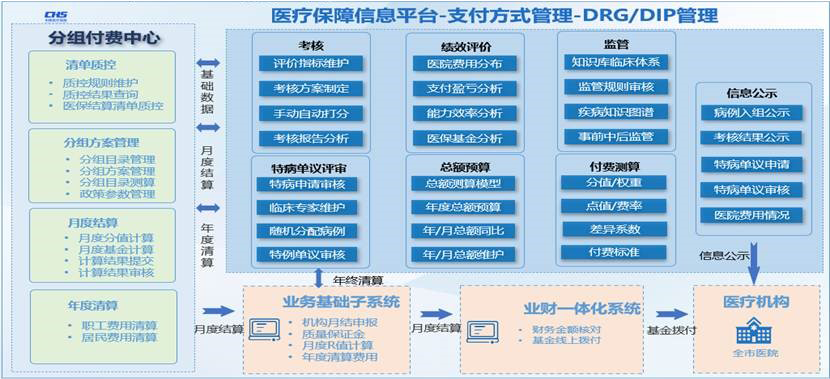
架构图





























 辽公网安备 21011202000133号
辽公网安备 21011202000133号



