医保大数据反欺诈系统
以数智之力重塑医保监管范式:事前预警拦截风险,事中稽核规范行为,事后追溯震慑犯罪,致力于打造‘不敢骗、不能骗、不想骗’的智慧医保新生态,护航基金安全,赋能健康中国。
概述
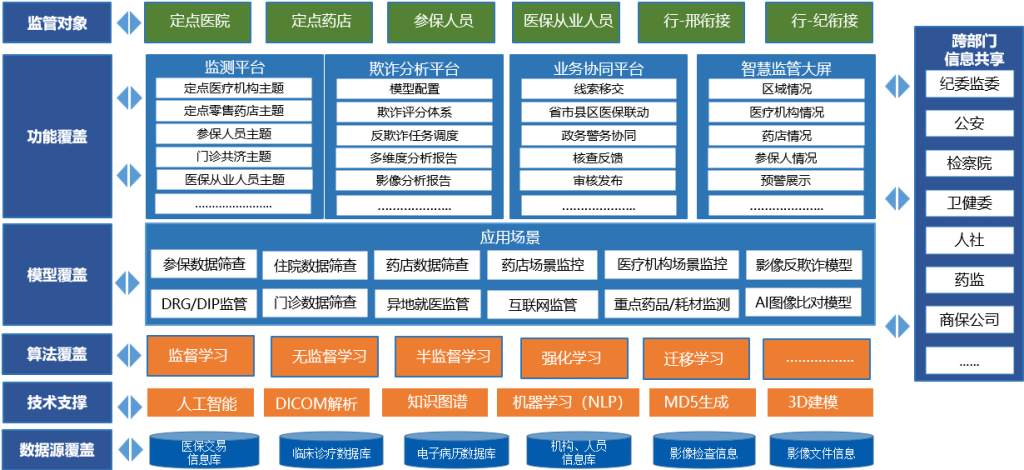
医保反欺诈智能监管系统是东软基于大数据、人工智能、机器学习、自然语言识别、计算机视觉等技术,深度融合医保业务经验与医疗影像分析能力,构建的一套全方位、全流程、智能化的医保反欺诈监管平台。系统涵盖住院、门诊、药店、异地就医、DRG/DIP、重点药品耗材、参保行为、医疗影像等十大类反欺诈监管模型,实现对定点医药机构、医保医师、药师、参保人等对象的精准画像与行为分析,形成从线索发现、线索核查、处置应用到结果反馈的全过程闭环管理,全面提升医保基金监管效能。
场景化解决方案
多维度反欺诈模型融合
系统整合了住院、门诊、药店、异地就医、DRG/DIP、药品耗材、参保行为、项目付费、床日付费、医疗影像等十大类反欺诈监管模型,覆盖医保业务全场景,实现对传统骗保与新型技术骗保的双重识别。
医疗影像AI识别能力
基于深度学习与计算机视觉技术,系统可对CT、MRI、内窥镜、病理等影像数据进行像素级分析,识别伪造影像、重复使用、报告造假等行为,构建影像-病历-费用三联校验机制,提升识别精度。
全流程业务闭环管理
系统支持线索自动生成、分级分发、核查处置、结果反馈、绩效评估等全流程管理,形成“发现-处置-反馈”闭环,提升稽核效率与案件办理质量。
疾病诊疗知识图谱支撑
构建覆盖常见病、多发病的诊疗知识图谱,结合临床路径与用药指南,对诊疗行为进行合理性判断,辅助识别过度医疗、虚假诊疗等行为。
动态风险预警与可视化分析
系统具备实时风控引擎,支持对高频异常行为进行预警提示,并通过可视化大屏展示区域风险分布、机构画像、人员画像等多维分析结果,辅助决策。
方案价值
对医保行业
系统融合大数据、AI影像识别与隐私计算,构建覆盖全业务场景的反欺诈模型,推动医疗影像真实性验证与诊疗行为合理性评估等标准建立,为医保支付体系智能化转型提供可复制的技术范式,引领行业监管从规则驱动向数据智能驱动升级。
对医保部门
实现从人工抽审到智能筛查、从事后追查到事前预警与事中干预的跨越,日均处理百万级数据,精准识别传统骗保与新型影像欺诈行为;全流程闭环管理与跨部门协同机制显著提升稽核效率,筑牢基金安全防线,保障医保基金平稳可持续运行。
对社会
严厉打击欺诈骗保,守护“看病钱”“救命钱”,增强公众对医保制度的信赖;遏制过度医疗与资源浪费,促进医疗资源公平分配,推动形成“不敢骗、不能骗”的社会共治格局,为健康中国战略实施提供技术支撑。
对医疗机构
通过诊疗合理性分析与实时风险预警,倒逼机构优化流程、规范行为,降低医保拒付与法律纠纷风险;提供机构画像与数据洞察,助力精细化管理与绩效评估,推动医疗机构在合规前提下实现高质量发展。
对参保人
有效遏制虚假住院、冒名顶替等侵权行为,维护参保人公平就医权益;减少过度医疗,提升服务可及性与质量;隐私计算技术保障个人数据安全,增强参保人对数字化监管的信任感与获得感。
架构图





























 辽公网安备 21011202000133号
辽公网安备 21011202000133号



